肿瘤检测:选择NGS还是PCR?
高通量基因测序技术(NGS)是近年来生命科学领域最重要的前沿技术之一,其在研究领域的应用加速了我们从基因组学层面对生命现象包括人类疾病发生发展规律的理解,从而大大推动了精准医疗的发展进程。
随着NGS技术的日渐成熟,其应用于临床分子诊断的潜力,特别是应用于肿瘤精准医疗相关的基因检测,已成为行业共识。相比PCR检测技术,NGS技术可一次性检测多个基因位点和多种基因变异形式,高通量、广覆盖,在临床多基因检测需求逐步增加的情况下,NGS大有取代PCR的势头。
当下,NGS与PCR技术在临床应用中的情况又如何呢?现实和我们许多人的想象存在巨大的差距!
临床应用差距
1、NGS院内检测渗透率远不及PCR
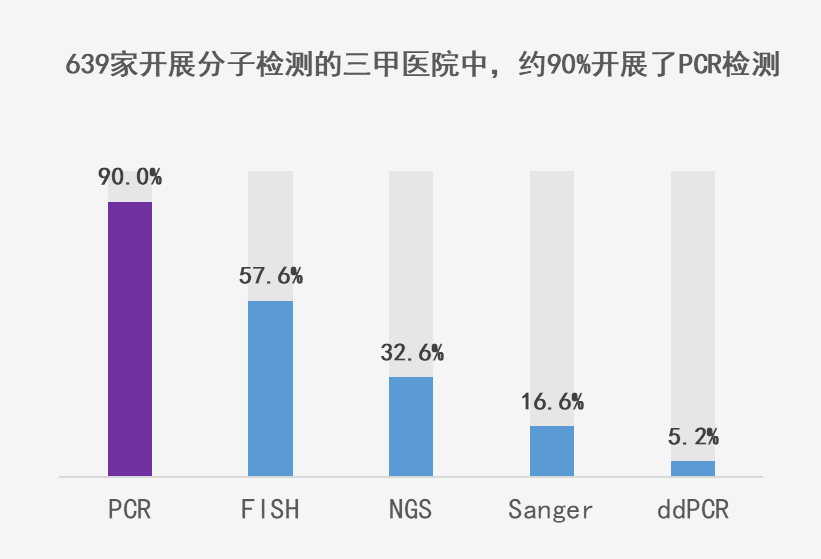
院内检测始终是肿瘤患者进行合规检测的主要且最佳途径,笔者对全国1196家三甲医院分子检测开展情况进行了调研,结果显示:有639家(53.4%)反馈开展了分子检测。在这639家中,NGS检测的开展量只有32.6%(208家),而几乎所有医院均开展了PCR检测(575家,90.0%),其他还有FISH检测(368家,57.6%),一代测序(106家,16.6%),ddPCR检测(33家,5.2%),开展量均不及PCR检测。
2、NGS真实世界临床应用中的检测性能尚不及PCR
必须强调的是,NGS的优点是多和全,而不是更准确。事实上,到目前为止,其综合检测性能尚不及PCR。
中国抗癌协会肿瘤病理专业委员会分子病理协作组联合国家药品监督管理局医疗器械技术评审中心临床与生物统计二部,对我国过去十年肺癌分子检测临床应用及我国药监部门相关产品审批情况做了深入研究。根据对49家大型医院的调研数据,绘制了2010年至2019年中国大陆地区非小细胞肺癌分子病理检测的整体情况。以非小细胞肺癌主要驱动基因EGFR、ALK、ROS1的检测为例,NGS检测的阳性率分别为41%、4.33%、1.38%,PCR检测的阳性率分别为42.3%、6.59%、1.62%[1]。相比NGS检测,PCR检测可以筛选出更多阳性患者,避免部分患者被当成驱动基因阴性状态进行治疗的现象,最大程度上保障了患者的利益。
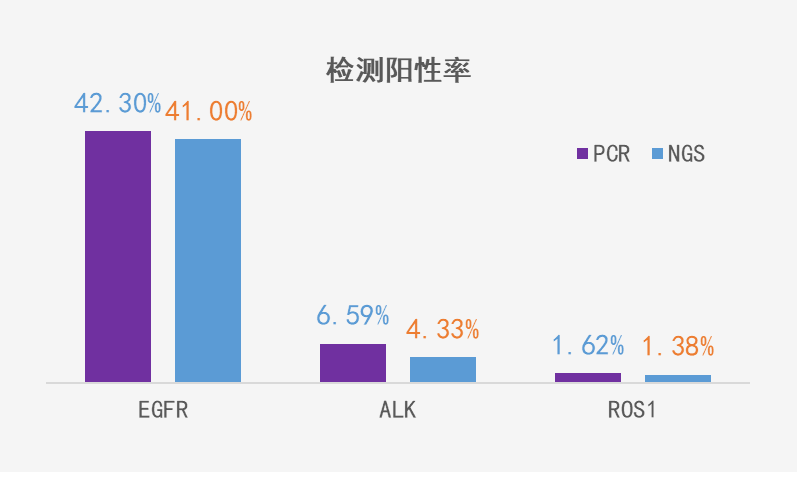
NGS及PCR检测阳性率
日本癌症研究中心的后藤·功一教授(Prof. Koichi Goto)教授团队近日在领域知名期刊《Lung Cancer》上发表的文章也对PCR试剂及NGS试剂的临床应用性能进行了头对头的比较,数据显示:以中国肿瘤精准诊断龙头企业艾德生物的PCR-11基因为代表的PCR试剂,对比美国分子诊断龙头企业赛默飞的NGS试剂(OPA(Oncomine Precision Assay)和OCA(Oncomine Comprehensive Assay V3)),在检测成功率、阳性率及检测周期方面,均表现出更优异的性能[2]。
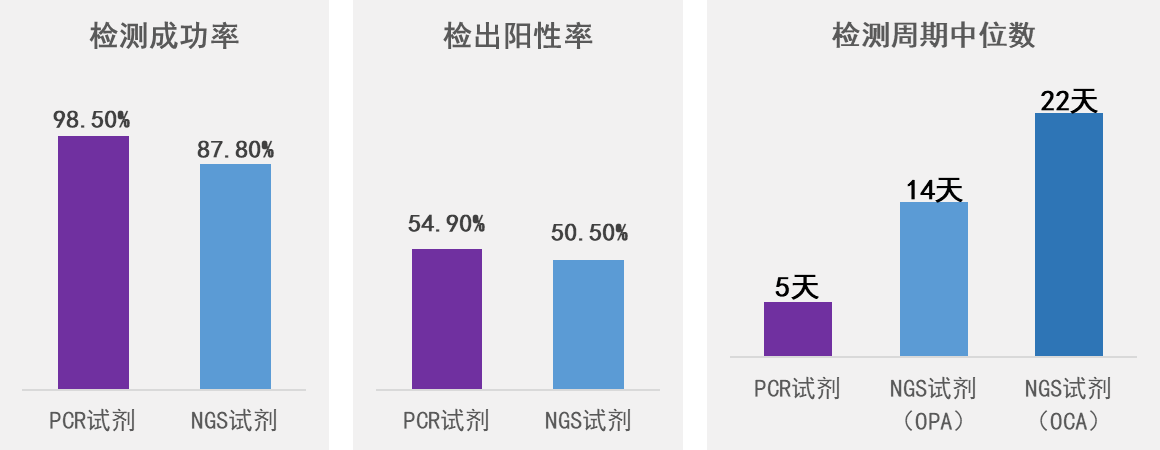
PCR试剂与NGS试剂临床应用性能对比数据
导致差距原因分析
无论是院内开展情况,还是检测阳性率、临床应用性能方面,到目前为止,NGS的表现均逊色于PCR。那么是什么原因导致了这种差距呢?
1、技术平台成熟度、特点及普及度决定了临床应用渗透率
PCR技术成熟,检测快、操作简单,报告周期短、费用便宜、易于推广且已进入临床应用多年,是目前主流临床基因检测技术平台。我国药监局批准上市的肿瘤基因检测试剂中,超过80%为PCR试剂。同时,经过疫情期间核酸检测能力的建设,我国绝大多数二甲及以上医院都已具备PCR检测的能力,必将加速推进PCR试剂的临床普及应用。
反观NGS技术,虽然这几年发展迅速,但临床普及应用仍处于起步阶段。NGS实验操作复杂、报告周期长、费用昂贵的问题仍期待更为有效的解决方案。截止目前,国家批准上市的NGS试剂不多,NGS基因检测多以实验室自制试剂(LDT)的模式实现商业化,这种绕开医院自身的检测流程与相关监管部门倡导的检测模式相悖,于患者和医生而言均存在较大风险,发展瓶颈难以突破。
回到NGS最大的优点——检测范围广,从必要性角度来探讨,依然存在两大鸿沟:就靶向治疗现有需要检测的靶点而言,即使是在靶向药物最多的肺癌领域,已上市药物的靶点数也不超过10 个,用简便快捷、费用低、普及度高的多重PCR技术就可实现,NGS展现的是劣势不是优势;就目前我国NMPA批准的NGS试剂而言,其获批检测基因的数量最多的也仅10个基因,从合规层面来看,NGS检测范围广的优势应用到临床上,依然需要面对法规监管的挑战。
2、PCR技术也在不断“进化”
PCR技术与临床需求同频共振,持续创新发展。在基因数量上,从单基因检测到多基因检测;在核酸类型上,从检测DNA突变到同时检测DNA突变和RNA融合;在适用样本类型上,从FFPE样本到活检小样本、胸水、血液等。PCR技术全面满足了临床需求,特别是针对临床上令人头疼的核酸片段化及RNA融合检测问题方面,PCR技术完全可以实现对小片段核酸以及对RNA融合的高灵敏、稳定检测。这意味着,即使在没办法获得足量、高质量标本的情况下,依然可以使用PCR技术进行检测,不让患者因此错失治疗机会。这一点,PCR比NGS更符合临床实际需求。
3、NGS技术繁杂度、稳定性及基因检测产品设计科学性有待进一步优化
如果把PCR检测比作分子检测的“入门级”,NGS检测则是“王者级”。NGS检测流程复杂,分湿实验和干实验两大部分:湿实验又包括文库构建、探针杂交、磁柱捕获、目标片段扩增和上机测序;下机后的测序数据要经过数据质控、序列比对、变异注释、临床解读等干实验才能出具最终报告。实验步骤的增加,不仅提高了对实验人员技能的要求,也增大了实验错误的发生概率。实验过程中任何一个微小失误都可能导致错误的结果产出,这也是NGS检测稳定性往往不尽如人意的原因。
此外,目前市面上流行的多款NGS基因检测产品还存在“设计缺陷”,即仅基于DNA进行分子检测。基于DNA的变异检测虽然可以满足单核苷酸变异(SNV),插入缺失(InDEL)等变异类型的检测需求,但对融合变异(fusion)的检出存在缺陷。非小细胞肺癌融合基因检测临床实践中国专家共识(2023版)强烈推荐,DNA 层面检出的罕见融合伴侣、外显子断点融合及基因间融合应在RNA或蛋白水平进一步验证。推荐:DNA水平检测驱动基因为阴性的NSCLC患者建议在RNA或蛋白水平进一步检测基因融合。因此,对于目标为“一网打尽”的NGS基因检测产品,需要实现DNA/RNA共检测。
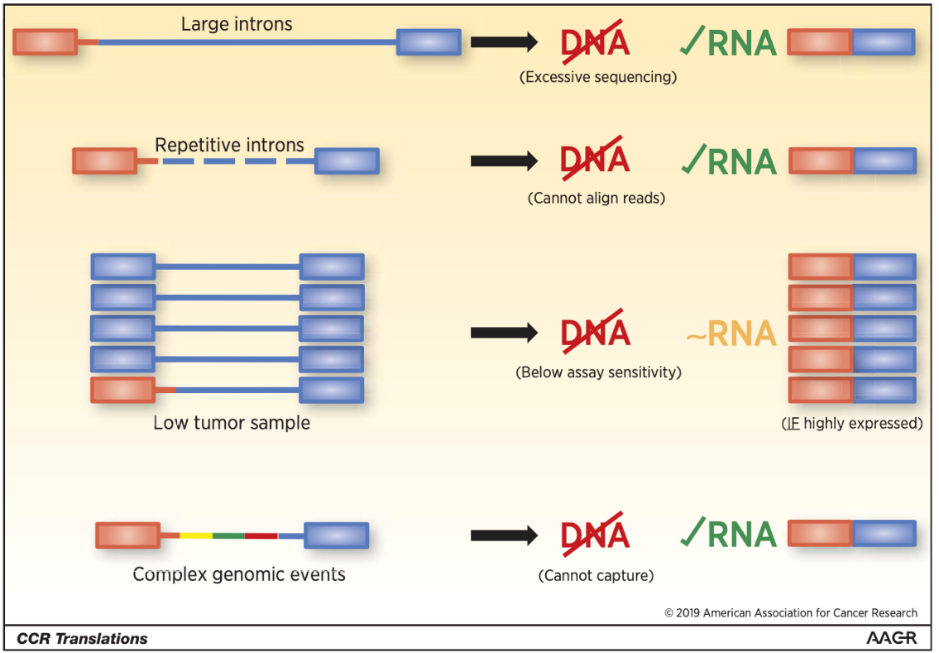
DNA检测对融合变异的检出存在缺陷
1、PARP抑制剂伴随诊断机会
PARP抑制剂是卵巢癌术后维持治疗的首选,在乳腺癌,胰腺癌和前列腺癌治疗中也均有不俗的表现。PARP抑制剂杀伤肿瘤细胞依赖“合成致死”原理,与同源重组修复通路缺陷一起导致细胞死亡。因此,对同源重组修复通路缺陷的诊断是应用PARP抑制剂的前提。目前临床上需要检测的靶标有:BRCA基因致病突变,同源重组通路基因群(HRR)致病突变,肿瘤同源重组修复通路缺陷(HRD)。包括BRCA在内的HRR相关基因,由于基因长度大、无突变热点,PCR和一代测序技术均难以胜任检测,NGS可以说是目前的最佳检测技术。此外,HRD会表现出基因组不稳定,需要识别出在23对染色体上散在的变异特征,并用生信算法给出综合评分从而检测出HRD,此检测过程更是要依赖NGS技术。
我国目前已有多款PARP抑制剂药物获批上市,然而遗憾的是,在PARP抑制剂伴随诊断领域,目前为止仅有艾德生物的BRCA基因检测试剂盒获批上市,HRR、HRD检测方面还未有检测试剂盒获批,PARP抑制剂伴随诊断领域成为伴随诊断企业的必争之地。
2、潜在依赖ctDNA的多基因/多位点伴随诊断机会
目前最热门的依赖ctDNA的多基因多位点诊断当属MRD(minimal residual disease),在多种癌种中均有MRD检测的研究,其临床应用价值基本确立。MRD在肺癌,结直肠癌,乳腺癌,前列腺癌等中均被证实是术后复发的预测因子,应用前景广阔,或可成为NGS的又一个临床应用机会点。
但是目前MRD的检测仍缺乏标准,且仅在结直肠癌NCCN指南中被提及,其他癌种诊疗指南尚未被推荐。而且,由于早期患者ctDNA浓度低,部分患者ctDNA不入外周血,克隆性造血突变干扰等因素的影响,MRD临床检测困难重重,依然远未到临床普及阶段。因此,要实现MRD的试剂转化,还需要解决相关技术问题,实现试剂转化并注册,解决入院困难的问题。
PART4
满足临床伴随诊断检测需求的正确思路
1、优先满足临床刚需和覆盖广大患者群体的需求
市场上经常会听到或碰到一次性检测两三百甚至上千个基因的NGS基因检测产品,这对于研究性的基因检测分析是很有价值的。但对于临床应用,即便是精准医疗最成熟的癌种——肺癌一线治疗时,真正具有临床指导价值的基因尚不超过10个,检测成百上千的基因于患者有多少益处呢?患者需要的是针对目前已有的药物来寻找相应的基因检测,优先满足临床刚需和经济性。
在当下医保支出和患者总体支付能力不足的大环境下,普及度高且经济的PCR技术更符合需求。可喜的是,目前我国多地已将PCR检测费用纳入医保报销,让更多患者承担得起基因检测,这也将提高患者群体检测率,让精准医疗更普及。
基于NGS技术的基因检测将成为PCR技术的补充,在后线治疗或者如BRCA、HRD、MRD等复杂基因检测中发挥作用。以日本为例,以往日本肺癌多基因检测主要采用NGS试剂,检测周期大约需要2-3周,自2021年日本批准了来自我国企业艾德生物的PCR多基因检测试剂上市后,因PCR不仅检测准确,而且检测周期更短,检测成功率更高,成功替代了当地临床使用的NGS试剂,成为一、二线治疗的多基因检测首选试剂。
2、新技术不能过早应用于临床
基因检测必须同时满足“检测方法准确可靠”和“检测结果有明确的临床价值”这两个条件,才能获得法规批准,合规地应用于临床。这是法规的要求,也是医疗安全的底线。因此,新兴的NGS技术虽显著提高了肿瘤基因检测的通量和更多未知基因的探索能力,推动了精准医疗的发展,比如,寻找更多的驱动基因,为科学家研发更多精准治疗药物提供支撑;又比如,用于肿瘤耐药机制等更多复杂机理的研究,从而推动肿瘤精准医学的进步等。但是,新技术的成熟需要时间的积淀、临床研究的验证,在技术发展还未成熟时,过早应用于临床实践弊大于利。
我们应严格区分患者需求和专家研究需求,不能让患者为与其规范诊疗无关的研究内容买单。现阶段,NGS技术复杂,成本居高不下,入院困难,医保难覆盖等问题仍有待解决,其应用还是以科研和临床转化研究为主,只有解决了产品转化问题,才能真正实现临床应用,只有守住了此原则,才能保障患者权益和医疗安全。
NGS技术是未来肿瘤基因检测技术之一,但无论在哪个行业,其新技术商业演化的基本规律是:把更丰富的东西以更便宜的价格、用更方便的方式应用于需求解决方案之中。就目前来看,NGS尚有诸多瓶颈还有待突破。我们相信,随着医学不断发展,NGS技术必将不断实现突破升级、准确性不断提高、成本不断下降、市场行为越来越规范,那时候才是NGS真正引领行业发力的时代。
声明:本文仅代表作者观点,不代表平台立场,如果转载涉及版权等问题,请尽快联系我们,我们第一时间更正或删除,谢谢!