支原体咽拭子和血检检测方式对比
支原体,特别是肺炎支原体(MP),是引起呼吸道感染的常见病原体。由于支原体没有细胞壁,传统的革兰氏染色无效,且体外培养周期极长(通常需2-3周),因此临床上主要依赖血清学检测和核酸扩增技术。以下是针对血检(静脉血/末梢血)、口咽拭子及鼻咽拭子三种主流检测方式的深度对比与专业分析。
支原体检测方式深度对比
1. 血清学检测
血检主要检测血清中的支原体特异性抗体(IgM 和 IgG)。这是临床应用最广泛的传统方法。
-
优点:
判定感染阶段: 通过 IgM(近期感染指标)和 IgG(既往感染或恢复期指标)的组合,可以初步判断感染的时间轴。
标准化程度高: 自动化设备普及,结果受采样手法影响较小。
-
缺点:
窗口期滞后: 支原体感染后,IgM 抗体通常在 7-10 天后才产生。如果在发热初期检测,极易出现“假阴性”。
特异性挑战: 部分成人由于多次既往感染,IgM 可能持续阳性,或在感冒等非特异性刺激下出现弱阳性,存在一定误导性。
2. 口咽拭子
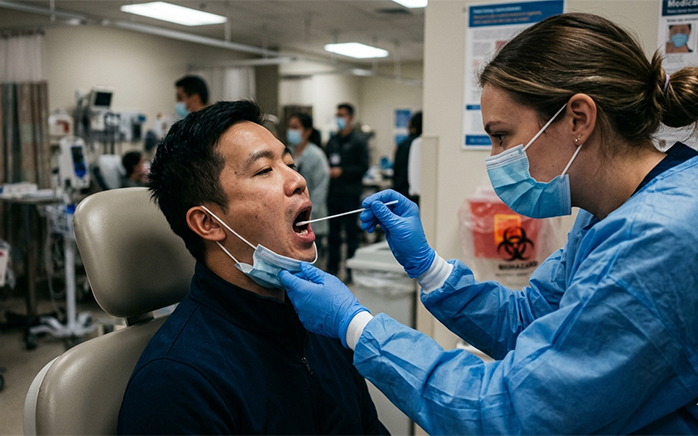
通过采集咽后壁及扁桃体分泌物,利用 PCR 或恒温扩增技术检测病原体 DNA 或 RNA。
-
优点:
采样便捷: 患者配合度高,操作简单,痛苦感小。
早期诊断: 核酸检测通常在症状出现后的 1-3 天即可检测到,比血检更及时。
-
缺点:
检出率略低: 口咽部病原体载量通常低于鼻咽部,且易受进食、饮水、漱口等行为干扰。
样本污染风险: 易混入大量唾液,稀释病原体浓度。
3. 鼻咽拭子
将拭子经鼻腔深入至鼻咽部采集分泌物,是公认的呼吸道病原体检测“金标准”采样位点。
-
优点:
载量最高: 支原体更倾向于定植在鼻咽部粘膜,该处分泌物中的病原体密度显著高于口咽部。
准确性最高: 在核酸检测中,鼻咽拭子的灵敏度通常比口咽拭子高出 10%-20%。
-
缺点:
舒适度极差: 采样过程伴有明显的酸胀感和不适,甚至诱发喷嚏或少量出血。
操作要求高: 需要医护人员具备精准的操作技巧,否则难以到达有效采样深度。
检测方式对比总结表
| 维度 | 血清学检测 (血检) | 口咽拭子 (核酸) | 鼻咽拭子 (核酸) |
| 检测对象 | 宿主免疫反应 (抗体) | 病原体成分 (DNA/RNA) | 病原体成分 (DNA/RNA) |
| 最佳采样时间 | 发病 7-10 天后 | 发病 1-3 天内 | 发病 1-3 天内 |
| 灵敏度 | 中 (受个体免疫影响) | 中 | 高 |
| 采样痛苦感 | 低 (针刺痛) | 低 | 高 |
| 临床意义 | 确认感染史及免疫状态 | 快速诊断现症感染 | 现症感染的精准诊断 |
专业评估与建议
在选择检测方式时,不应简单地认为某种方式“最好”,而应根据病程阶段和临床需求进行组合:
1. 黄金组合建议:核酸 + 血清学
支原体感染存在“血清学窗口期”和“核酸排毒期”。
-
发病初期(1-5天): 首选鼻咽拭子核酸检测。此时抗体尚未产生,血检无意义。
-
发病后期(>10天): 若核酸仍为阳性且血清 IgM 强阳性,可确诊现症感染。
-
住院患者: 建议采取“双份血清”检测,即急性期和恢复期(间隔2-4周)各测一次 IgG,若滴度有 4 倍及以上升高,是诊断的“金标准”。
2. 采样偏好建议
-
儿童及敏感人群: 若难以忍受鼻咽拭子,可优先选择口咽拭子,但采样前需禁食禁水 30 分钟,以提高检出率。
-
精准医疗需求: 若病情较重或治疗效果不佳,务必进行鼻咽拭子核酸检测,必要时联合耐药基因筛查(支原体对大环内酯类药物的耐药率逐年上升)。
3. 注意事项
-
不要过度依赖单次结果: 支原体存在“隐性感染”或“病原携带状态”,即患者无症状但核酸阳性。诊断必须结合临床表现(如阵发性干咳、影像学特征)。
-
区分阴性意义: 若发病前 3 天核酸阴性,不能完全排除感染,可能因载量不足导致,建议 48 小时后复测或等待后期补做血检。
文章为麦瑞科林原创,转载请注明文章链接和出处。